Glaucome
Le voleur silencieux de la vue
Informations clés
-
Le glaucome est une maladie oculaire courante en Belgique, touchant environ 2 % de la population adulte, soit environ 200 000 personnes.
-
Le glaucome peut affecter à la fois les hommes et les femmes, sans prédominance significative pour l'un ou l'autre sexe.
-
Le glaucome peut survenir à tout âge, mais il est plus fréquent chez les personnes âgées de plus de 40 ans, avec une augmentation du risque avec l'âge.
-
Le glaucome est l'une des principales causes de cécité en Belgique, avec un risque accru de perte de vision non traitée.
-
Certains facteurs de risque pour le développement du glaucome en Belgique incluent l'hypertension, le diabète, les antécédents familiaux de glaucome, la myopie et l'origine ethnique.
-
Le glaucome est souvent asymptomatique à ses débuts, c'est pourquoi un dépistage régulier chez un ophtalmologue est essentiel pour détecter la maladie à un stade précoce et prévenir les complications potentielles.
Qu'est-ce que le glaucome ?
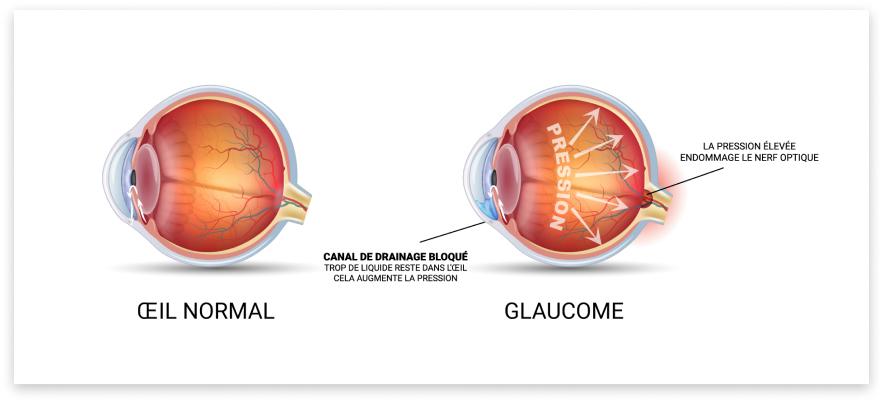
Le glaucome est une affection oculaire caractérisée par une atteinte du nerf optique. Le plus souvent en lien avec une majoration de la pression intraoculaire. Les 2 yeux sont généralement affectés de manière asymétrique. Il se traduit par une perte lente, silencieuse et irréversible de la vision d’abord périphérique puis centrale dans les stades terminaux. L’objectif du traitement en faisant diminuer la pression intra-oculaire est de ralentir voire stopper cette évolution afin d’éviter une perte de la qualité de vie. Dans cette pathologie, la prévention est souvent la clef de la sauvegarde visuelle.
Statistiques sur le glaucome
Le glaucome est la deuxième cause de cécité permanente dans les pays développés, on estime qu’il touche 1 à 2 % de la population à partir de 45 ans et plus de 10% après 70 ans.
Le glaucome demeure un problème de santé visuelle majeur en Europe, y compris en Belgique, avec un nombre considérable de personnes touchées par cette maladie. Une prise de conscience accrue, des efforts de dépistage précoce et une gestion adéquate du glaucome sont essentiels pour réduire l'impact de cette maladie invalidante sur la population.
Symptômes du glaucome
Le glaucome est une pathologie essentiellement asymptomatique au début de son évolution. Les stades avancés se traduisent par une perte de la vision périphérique. Les patients ne perçoivent plus les obstacles qui les entourent, exemple : les marches des trottoirs, encablure de porte. Les déplacements deviennent difficiles et le risque de chute est significativement augmenté chez les personnes âgées. La dégradation du nerf optique engendre aussi une photophobie et une perte marquée en contraste, la discrimination des teintes similaires (ex : le noir et bleu foncé) devient pratiquement impossible.
Moyen diagnostic
Le diagnostic repose sur un ensemble d'éléments analysés par l’ophtalmologue. L’examen de base à la lampe à fente et la mesure de la pression intra-oculaire permet la plupart du temps de sélectionner les patients avec suspicion de glaucome. Pour les patients suspects, il est indispensable de réaliser un test du champ visuel et des images à l’échelle microscopique (OCT) du nerf optique.
Un glaucome se caractérise par une perte progressive des neurones (cellules ganglionnaires) dont les prolongements (fibres optiques) constituent le nerf optique. Cette perte peut être mise en évidence par les images OCT et doivent corréler, si elle est significative, avec les déficits du champ visuel.
Toutefois, il est courant qu’un diagnostic ne soit pas certain lors du premier examen surtout lorsque la pathologie est débutante. Dans ce cas, il est parfois nécessaire avant de commencer un traitement de comparer les résultats obtenus avec un recul de quelques mois pour confirmer ou infirmer le diagnostic.
Les types de glaucome
Le glaucome regroupe un large panel de circonstance où la pression intra-oculaire trop élevée dégrade le nerf optique par écrasement et altération de sa microcirculation. Nous aborderons ici de manière simplifiée les deux types les plus courants : le glaucome primaire à angle ouvert et le glaucome primaire par fermeture de l’angle.
Il existe des circonstances où un glaucome peut se développer secondairement à d'autres pathologies ophtalmologiques (Uvéite, pseudo-exfoliation, dispersion pigmentaire). La cortisone peut faire monter la pression intra-oculaire à des niveaux élevés et mener au glaucome. Il existe aussi des glaucomes qui se développent précocement : juvénile et congénitaux.
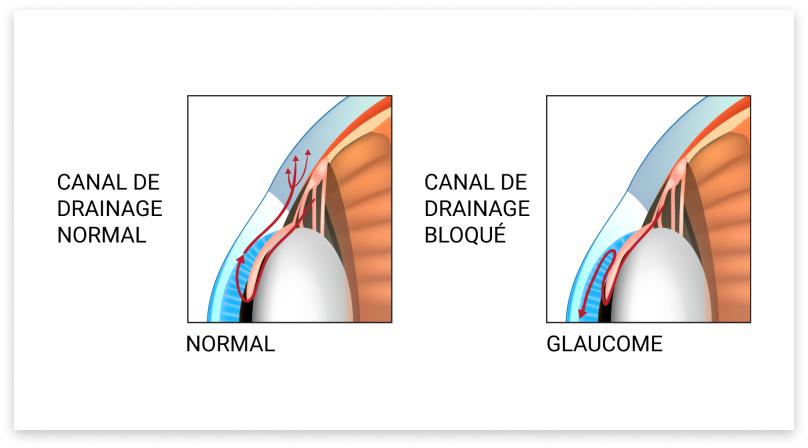
L'œil maintient une pression considérée normale entre 7 et 21 mmHg. Pour y parvenir, il produit et élimine en continu un fluide nommé : humeur aqueuse. Ce fluide est produit par le corps ciliaire, il chemine jusqu’à la chambre antérieure de l'œil où il est éliminé par les cellules trabéculaires situées dans l’angle irido-cornéen . Cet équilibre propre à chacun maintient une pression intra-oculaire dans le range mentionné. À noter que cet équilibre varie au cours de la journée, menant à des fluctuations normales de la pression.
Le glaucome primaire à angle ouvert (GPAO)
Cette maladie se caractérise par un angle irido-cornéen sans obstacle anatomique. L’augmentation de la pression intra-oculaire est le résultat d’un déséquilibre entre la production et l’élimination de l’humeur aqueuse. Le plus souvent, il s’agit d’un déficit d’élimination lié à un dysfonctionnement progressif des cellules trabéculaires.
Les facteurs de risque connus de développer un GPAO :
- La valeur de pression intra-oculaire
- L’âge
- Population d’origine africaine (x3)
- L’hérédité (x3)
- La myopie
- Cornées fines
Une fois le diagnostic établi, une stratégie thérapeutique doit être mise en place. L’objectif est de diminuer la pression intra-oculaire jusqu’à une valeur cible théorique et déterminée pour chaque patient. Cette diminution doit être associée à un suivi régulier du champ visuel et du nerf optique afin de s'assurer du ralentissement de la progression de la maladie.
Il existe différents moyens de diminuer la pression intra-oculaire :
- Le laser : Selective Laser Trabeculoplasty (SLT). Une grande étude récente (LIGHT) a mis en évidence l'intérêt de cette technique en première intention quand il est réalisable. Le SLT se réalise en consultation avec une anesthésie par goutte de la cornée. La procédure demande environ 5 minutes de traitement. Les effets secondaires sont rares et facilement maîtrisés. Le taux de succès est d’environ 70-80 % (baisse suffisante de la pression). La durée de l’effet n’est pas prédictible, seulement quelques mois dans certains cas mais parfois aussi plusieures années. Il peut être répété à 3 reprises sans risque .
- Gouttes hypotonisantes : il existe différentes classes de médicaments permettant de diminuer la pression soit en augmentant l’élimination, soit en diminuant la production de l'humeur aqueuse. Ils sont utilisés en première intention quand le SLT n’est pas réalisable ou si celui-ci n’est pas suffisamment efficace. La régularité d’utilisation est la clef de leur efficacité. Les effets secondaires sont surtout locaux avec des irritations et rougeurs parfois aussi des effets généraux pour certaines classes.
- Minimally Invasive Glaucoma Surgery (MIGS) : Il s’agit d’un terme général regroupant de nombreux dispositifs ou techniques pouvant être utilisés à différents stade de l’évolution de la maladie.
- Chirurgie filtrante : Diverses techniques chirurgicales existent. La plus classique reste la trabéculectomie. Puisque la voie naturelle trabéculaire dysfonctionne, une voie alternative de drainage pour l’humeur aqueuse est créée avec les tissus naturels de l'œil. Celle-ci s'écoule directement de la chambre antérieure de l'œil à l’espace sous-conjonctival. Cette chirurgie s’adresse en général au cas réfractaire où la pression de descend pas suffisamment avec les traitements classiques.
Le glaucome primaire par fermeture de l’angle
Cette fois, la maladie se caractérise par un angle irido-cornéen obstrué par l’iris. L’anatomie particulière de certains yeux et l’augmentation naturelle du volume du cristallin sont responsables de la majorité des cas.
Le mécanisme causal le plus courant est nommé “bloc pupillaire”. Pour rappel, l’humeur aqueuse est produite par le corps ciliaire et rejoint la chambre antérieure en passant par la pupille. Cette circulation est ralentie par le contact entre le cristallin et l’iris, ce ralentissement crée un gradient de pression entre l’avant et l’arrière de l’iris. Résultat, l’iris bombe en avant et recouvre le trabéculum.
Les patients les plus susceptibles de développer cette maladie sont les hypermétropes où l'œil est souvent plus petit. Mais les myopes ne sont pas toujours à l’abri. Les femmes sont plus touchées et ici aussi, les facteurs héréditaires doivent être considérés.
Nous simplifions en distinguant 2 situations :
- Le glaucome chronique par fermeture de l’angle (GCFA) : la voie trabéculaire est soit bloquée de manière transitoire occasionnant des pics hypertensifs ou définitive si l’iris reste collé définitivement (synéchie) au trabéculum laissant une pression élevée en permanence. Les conséquences étant les mêmes que le GCAO.
- Le glaucome aigu (GA) : il s’agit d’une urgence ophtalmologique ! La voie trabéculaire se bouche brutalement et complètement par le mécanisme du bloc pupillaire. Il survient dans les yeux prédisposés, le plus souvent lorsque la pupille est dilatée (nuit, certains effets secondaires de médicaments. Ex: les antidépresseur). La pression atteint des niveaux très élevés (>40 mmhg), l'œil est douloureux, rouge, la vision diminue et cela s'accompagne souvent de nausées et de vomissements. Si il n’est pas rapidement traité, le glaucome aigu laisse des atteintes parfois très sévères du champ visuel avec une baisse de vision irréversible en seulement quelques heures. Les synéchies de l’angle sont aussi fréquentes et rapides.
Le traitement précis des fermetures de l’angles varie en fonction de chaque cas. Mais dans un premier temps, tous les patients doivent avoir une iridotomie afin de lever le “bloc pupillaire”.
- L’iridotomie est utilisée en prévention chez les patients à risques et aussi “curative” en cas de GA afin de lever le “bloc pupillaire”. Elle se réalise au moyen d’un laser en consultation après anesthésie par goutte de la cornée. L’acte est simple et peu invasif, parfois légèrement sensible. L’ophtalmologue prescrit souvent des gouttes anti-inflammatoires pour la semaine qui suit le traitement.
Ensuite, en fonction de l’effet de cette iridotomie sur l’anatomie irienne et/ou de la pression intra-oculaire le traitement doit être adapté au cas par cas.
Dans un nombre important de cas, le cristallin joue un rôle principal dans la pathogénie (par son volume important) et son extraction (opération de cataracte) doit être envisagée. L’opération se déroule au bloc opératoire en chirurgie de jour, le plus souvent sous anesthésie locale. L’objectif de la chirurgie est de libérer de l’espace au niveau de la chambre antérieure de l'œil en remplaçant le volumineux cristallin naturel par un implant beaucoup plus fin. L’accès au trabéculum devenant plus large, la pression intra-oculaire diminue.
Dans les cas où la voie trabéculaire est obstruée définitivement par l’iris (synéchies) et que la pression intra-oculaire reste élevée, les gouttes hypotonisantes ou la chirurgie filtrante (trabéculectomie) seront choisies au cas par cas.
Coûts du traitement
Le coût du traitement du glaucome en Belgique peut varier en fonction de divers facteurs tels que la gravité de la maladie, les traitements spécifiques prescrits et les honoraires des professionnels de la santé. Voici une estimation générale des coûts liés au traitement du glaucome :
Médicaments
En Belgique, la plupart des médicaments sont remboursés par la mutuelle même si certains d’entre eux nécessitent un accord du médecin conseil. Le coût dépendra du nombre de gouttes utilisées mais il reste en dessous de 100 euros/an
Procédures médicales
Les différentes procédures de laser possible (ex : SLT, iridotomie, iridoplastie) sont en Belgique, 100 % remboursées par la mutuelles.
Procédure chirurgicale
La plus grande partie du coût relatif aux chirurgies (opération cataracte, trabéculectomie, laser) est prise en charge par la mutuelle. Il reste néanmoins un ticket modérateur à payer par le patient qui dépendra de l’hôpital et des choix de chambre fait par le patient. Les MIGS (istent, Xen..) ne sont en général pas remboursé à 100% par les mutuelles, néanmoins certaines assurances les prennent en charge. Il est conseillé d’en parler ouvertement avec votre ophtalmologue en consultation.
Consultations médicales
Le prix d'une consultation chez un ophtalmologue en Belgique peut également varier. Le prix d'une consultation pour le glaucome est d'environ 45 euros. Cependant, les honoraires peuvent différer en fonction du prestataire de soins, de la région et du type de consultation (première consultation, suivi, etc.).

Conclusion
La clé de la prise en charge du glaucome reste la prévention ! Il est impératif de consulter un ophtalmologue en dépistage à partir de 35-40 ans surtout si vous avez des antécédents familiaux connus de glaucome ou des facteurs de risques spécifiques connus. Ensuite le suivi sera discuté au cas par cas en consultation.
Mythes et vérités sur le glaucome et la pression oculaire
Le glaucome s'accompagne toujours d'une pression élevée dans les yeux.
Non, ce n'est pas un pré-requis. Il est possible qu'un patient avec une pression oculaire élevée ne développe pas de glaucome, alors qu'un autre avec une pression relativement normale le fait (Glaucome à pression normale).
Le glaucome est héréditaire. Si vous n'avez pas de parent atteint de glaucome, vous n'êtes pas à risque.
L’hérédité est un facteur de risque important mais ce n’est pas le seul. Un dépistage de base systématique doit avoir lieu chez tout le monde lors d’une consultation ophtalmologique.
Le glaucome ne survient que chez les personnes âgées.
Le glaucome survient généralement après l'âge de 40 ans. Sa fréquence augmente avec l'âge. Cependant, il peut survenir à tout âge, même chez le nouveau-né (glaucome congénital), ou le jeune adulte (glaucome juvénile).
Questions fréquentes sur le glaucome
Un patient atteint de glaucome à un champ de vision réduit et des contrastes altérés. Les stades terminaux s’apparentent à regarder dans un trou de serrure
Il est clairement démontré que les pathologies telles que le diabète, l’hypertension artérielle, le tabagisme sont des facteurs de risques significatifs de glaucome. De récentes études montreraient aussi un lien avec des habitudes alimentaires : sauter le petit-déjeuner et souper tard augmenterait le risque de glaucome. L'activité physique régulière serait quant à elle bénéfique
Si vous devez commencer un traitement avec des médicaments dilatant la pupille, il est conseillé de consulter un ophtalmologue en dépistage d’une prédisposition à la fermeture de l’angle. Une attention particulière aussi avec la cortisone qui peut augmenter la pression intra-oculaire chez ⅓ des patients.
Une opération pour traiter le glaucome peut être envisagée lorsque les médicaments et les traitements conservateurs ne parviennent pas à contrôler la pression intraoculaire de manière adéquate.
Dans certains cas de glaucome avancé, la lumière peut devenir gênante. Des filtres médicaux spécifiques peuvent-être utilisés afin de réduire cette photophobie.

Une question ? Demandez à nos praticiens
Posez votre question anonymement Posez votre question gratuitement


Dès qu'un praticien aura répondu, vous recevrez un e-mail.
Une erreur inattendue s'est produite, mais nous y travaillons. Veuillez réessayer.

Soumettez une question anonyme
Nous modérons vos questions et les envoyons aux spécialistes de Doctoranytime

Recevez un suivi de votre question
Si vous indiquez votre adresse email, nous vous informerons lorsqu'un praticien répondra à votre question

Consultez les réponses
Une fois que votre question aura reçu une réponse, nous la publierons dans la section associée au sujet sur Doctoranytime

